不育症とは
不育症とは、妊娠はするが流産や死産を繰り返して元気な赤ちゃんが得られない状態をいいます。すなわち流産を2回繰り返す反復流産、3回以上繰り返す習慣流産とほぼ同義語です。しかし、妊娠10週以降の流産や死産を1回でも経験した場合は、不育症の主要な原因のひとつである抗リン脂質抗体症候群の可能性があり、こうした場合も不育症と同様に考え、次回妊娠に備えた検査や治療が必要になることがあります。
つまり、不育症は流産の回数だけでなく、次の妊娠で流産や死産のリスクがある状態で原因検索の動機付けとなる状態と考えるようになってきたのです。
不育症の原因・リスク因子
原因は多岐にわたっており、以下のような病気、状態が不育症の原因になるといわれています。
-
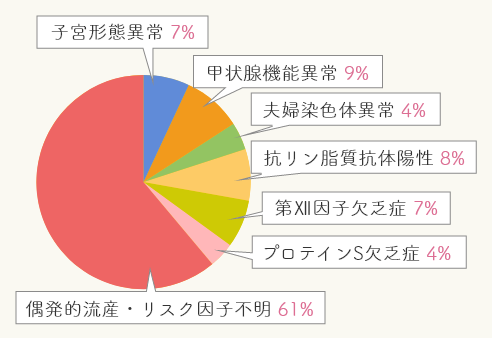
※引用元:国立研究開発法人 日本医療研究開発機構委託事業
- 抗リン脂質抗体症候群
- 子宮形態異常
- 夫婦染色体異常
- 内分泌代謝異常
- 血液凝固異常
- 免疫異常
- その他
※胎児の染色体異常を繰り返しているケースも多く、「胎児染色体異常反復」を含めて4大原因とする考え方があります。
-
RiskFactor.01抗リン脂質抗体症候群
抗リン脂質抗体症候群は、抗リン脂質抗体という自己抗体により、血栓症や流産・死産を起こす病気です。抗リン脂質抗体症候群を疑うのは、①3回以上の初期流産、②(1回以上の)妊娠10週以降の原因不明流産・死産、③重症妊娠高血圧腎症(妊娠中毒症)などによる早産、低出生体重児出産の既往、があるケースです。
このような場合は抗リン脂質抗体(ループス・アンチコアグラント、抗カルジオリピン抗体IgG,IgM,抗β2GPI抗体など)の有無を調べます。抗リン脂質抗体症候群では次回妊娠時低用量アスピリン・ヘパリン療法を行ないます。 -
RiskFactor.02子宮形態異常
不育症の原因となる子宮の異常には、先天性と後天性の形態異常があります。先天性子宮形態異常(子宮奇形)の代表は、中隔子宮といって子宮の内腔に出っぱり(中隔)があるものです。診断法には子宮卵管造影やMRI、子宮鏡検査などがありますが、外来で行なう3D超音波検査で正確な診断が出来るようになりました。
当クリニックでは最新鋭の超音波診断装置(GE SWIFT)を用いて子宮形態異常の診断を行なっています。後天性の子宮形態異常には子宮筋腫や子宮腺筋症、子宮腔癒着症、子宮内膜ポリープなどがありますが、本当に不育症や流産の原因になっているかは専門的な診察が必要です。-

正常子宮
-

弓状子宮
-

中陽子宮
-

双角子宮
-
-
RiskFactor.03夫婦染色体異常
染色体は細胞の核内にあり遺伝子(DNA)が格納されている構造体です。ご夫婦(カップル)のどちらかに染色体異常があると流産を繰り返すことがあります。不育症で問題となる染色体異常は転座などの染色体構造異常です。この場合、遺伝子の総和には全く問題がないので健康に支障を来すことはありませんが、妊娠する時のみ問題が生じます。
検査は血液検査でご夫婦同時に検査します。染色体異常が見つかっても、染色体そのものを治すことは出来ません。しかし、最近では体外受精を行い、受精卵の染色体検査を行なうことにより流産率を下げる試み(着床前検査(PGT-SR))が行われるようになりました。 -
RiskFactor.04内分泌代謝異常
甲状腺機能亢進・低下症、糖尿病では流産のリスクが高くなります。血液検査でこれらの異常が見つかった場合は、内科医と連携して治療を行なうことがあります。
-
RiskFactor.05血液凝固異常
妊娠をすると血液は固まりやすい状態になります。しかし、もともと血液が固まりやすい素因【血栓性素因(第XII因子欠乏症、プロテインS欠乏症、プロテインC欠乏症など)】を持っていると、流産や死産をはじめとする妊娠合併症の原因になるといわれています。先天的に血栓性素因を持っている場合と、凝固因子に対する抗体ができる後天性の血栓性素因があります。
-
RiskFactor.06胎児染色体異常反復
不育症の原因検索を系統的に行っても原因が特定できないケースは少なくありません。厚労省研究班やその流れを汲むAMED研究班の調査では、60〜70%が異常所見なしという結果でした。
これらは「原因不明」とされてきましたが、この中には胎児(受精卵)の染色体異常を繰り返している症例がかなりの割合で含まれていることが分かってきました。特に最近の妊娠年齢高齢化により、この原因による不育症が増えていると思われます。
不育症の検査について

上記のような疾患や素因を有しているかどうかを検査で調べて行きます。子宮の形態異常は、3D超音波検査などの画像診断を用いて調べます。その他のリスク因子は血液検査で明らかにして行きます。
詳しく見る不育症の治療について
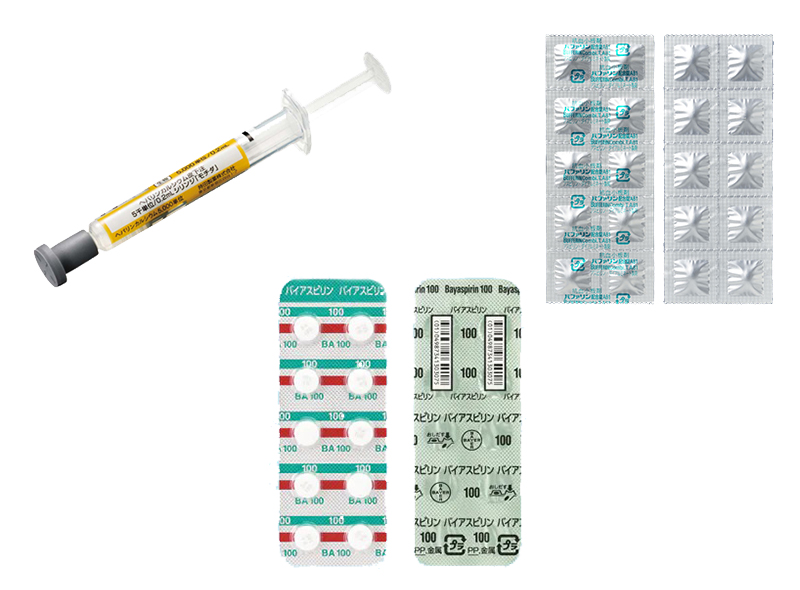
検査により原因が特定できたら、それに応じた治療を行います。妊娠する前から治療を行う場合と、妊娠してから治療を行う場合があります。
詳しく見る